検診にかかる費用
まず最初に、今、日本で、がん検診をどれくらいの人が受け、そのうちがんとして発見されるは何人いるのか。そしてそのがん患者一人を発見するのにいくら費用がかかるのか、という点についてみていきたいと思います。
一九九二(平成四)年の胃がん検診を例にとってみると、全国で胃がん検診を受けた方は、約六00万人。検診費用と精密検診とを合わせた胃がん検診の総費用は約三一五億円(検診費用二三一億円+精検費用八四億円)です。そのうち実際に胃がんが発見された人は六、二五二人。つまり胃がん検診で、胃がん患者一人を発見するのには約五百万円かかっているということになります。
他の検診についても同様に計算し、トータルでがん検診を考えてみると、一年間に延べ二、四六0万人ががん検診を受け、二万人強の方にがんが発見されています。その総額は一、二六0億円で、がん患者一人を発見するのには、約六00万円かかっているということになります(表1)。この数値は一見大きな額のようにみえますが、当時の国民総医療費が約二六兆円ほどで、検診に要する費用の総額自体は、その一%にも満たなく、約0・五%ということになります。まずその点を押さえて おく必要があります。
◆各種がん検診の受診者数と費用(表1)
| 受診者数 (人) |
精検受信者数 (人) |
がん発見者数 (人) |
総額 (億円) |
1名発見に 要する費用 (円) |
|
| 胃がんa) 子宮がん 乳がん 肺がん 大腸がんb) 肝胆膵がん 神経芽細胞腫 人間ドック |
5,995,638 3,992,439 2,852,947 5,869,993 2,539,492 645,820 1,049,905 1,671,176 |
588,282 41,066 115,897 124,460 185,424 N/A N/A N/A |
6,252 2,749 2,337 2,575 3,732 206 194 3,180 |
315.76 145.23 76.66 59.97 71.91 29.06 10.50 551.49 |
5,050,487 5,282,835 3,280,379 2,329,033 1,926,946 14,107,718 5,411,881 17,342,392 |
| 全がん検診 | 24,617,410 | N/A | 21,225 | 1260.58 | 5,939,125 |
次に、「がん検診の有効性評価に関する研究班報告書」(委員長=久道茂・東北大学医学部長)について、その研究班設置の背景や目的、そしてその内容に関してご報告してみたいと思います。
この研究班は一昨年の十月頃に設置され、約一年かけて検討され、昨年十月にほぼ内容がまとまりました。そして印刷・校正などの関係上、今年の四~五月に各関係者に配布されました。
この研究班設置の背景の一つには、がん検診が国民の中で定着してきた、と同時に慶応大学の近藤誠先生をはじめがん検診に対してその有効性を疑う声が出ており、議論がなされてきました。そこで実際問題としてその有効性はどうなのかということを国民に対して偏りのない情報を提供しようということがあげられます。つまりがん検診をめぐる「情報公開」と利益ばかりでなく、不利益に関しても「インフォームド・コンセント」していこうということです。
二つ目には、老人保健法が施行されて一五年ほど経つわけですが、実際にその効果が上がっているのかどうか、見直しが必要かどうかを検討してみようということ。すなわち「政策評価の必要性」という点からも検討してみようということが背景にあります。
三つ目には、この有効性を検討するにあたり、専門家によってがん検診を科学的包括的検討を行い、同時に「総合評価と勧告」を提示していこうという意図がありました。
そしてこの研究目的を「がん検診の有効性及びその限界、検診に伴うリスク等について、正確かつ偏りのない情報を集積・分析した上で、検診従事者用の手引書(マニュアル)及び検診受診者用のパンフレットとしてとりまとめ、がん検診に関する情報提供の推進に資する」と設定し、検討を始めたわけです。
この調査研究はどのように行われたかというと、各専門分野ごとに各専門家が分担し、内外の関連分野の文献を集め、精査しました。そしてその研究の長所・短所を検討し、コメントを入れ、「米国予防サービス特別委員会」の評価方法に準じた形で総合的に評価し、「勧告文」を作成していく形で進められました。
調査した文献は、総論で六五、胃がん検診五四、子宮頚がん検診六七、乳がん検診五0,肺がん検診五六、大腸がん検診三0の計三二二(うち英文一六一)。これらは内外のがん検診に関する文献のほぼ一00%網羅したものといえ、一つひとつ文献を検討し、結論を出していきました。
がん検診の評価の項目としては、まず第一に有効性の評価。この有効性とは「がん死亡率減少効果」に尽き、これだけに限定しました。第二にスクリーニング検査の精度に関する評価。第三に検診に伴う不利益に関する評価。第四に経済評価。これら四項目について評価していくこととしました。
ところで、有効性評価に関する研究手法には、介入研究と観察研究の二つがあります。そのうち最も妥当性があるといわれるものが介入研究の無作為比較対照試験(RCT)で、いわゆる「くじ引き試験」にあたるものです。これは対象者を無作為に「検診群」と検診を受けない「対照群」に分け、その後のがん死亡率を比較するものです。しかし日本においては、文化的・倫理的な面や費用の面から実施しにくい状況にあります。そのためRCTはすべて外国のデータ。日本では観察研究のコホート研究、症例対照研究、時系列研究・地域相関研究などで研究が行われています。
そしてそれらの研究をすべて精査し、それぞれの検診の有効性の評価を明確にし、勧告文を出したものが今回の報告書だということなのです。
その結果、胃がん・子宮頚がん・大腸がん検診については、その有効性を認められる証拠がある、ということになりました。
子宮体がん検診
子宮体がん検診の有効性に関する研究データ自体がそもそもなく、評価することができないものでした。そこでその研究に現在着手し、早急に何らかの報告をしたいと考えております。
乳がん検診
欧米ではマンモグラフィによる乳がん検診が実施されており、九つある世界のRCT結果をみると五十歳以上の女性に対しては非常に有効であるデータがあります。一方、日本における乳がん検診は視触診によって行われています。その症例・対照研究のデータを検討したところ、視触診法による乳がん検診では、死亡率減少という有効性を証明するには十分な根拠はないということになりました。
そこで私たちは「隔年で視触診とマンモグラフィの併用の検診」という提案をしています(表2)。
◆マンモグラフィ導入による乳がん検診の指針(要旨)(表2)
| 1. | 対象、方法、間隔:検診は無症状女性に対して行うことを原則とする。 |
| 2. | 40-49歳の女性に対しては、年1回の視触診による検診のみ行う。ただし、乳がんの家族歴(血族で2親等以内)または乳がんの既往症を有する者に対して2年に1回のマンモグラフィによる検診を併用する。 |
| 3. | 50歳以上の女性に対して2年に1回の視触診による検診とマンモグラフィによる検診を行う。 |
| 厚生省がん研究助成金「マンモグラフィ導入による乳がん検診の精度管理の確立に関する研究班(大内班)」平成8年度研究報告 | |
しかしマンモグラフィへ切り替えるにあたって懸念される問題が二つあると思います。一つが放射線被爆の問題。乳がん検診による被爆量は0・一mSv。肺がんは0・0五mSvで、自然放射線は二・四mSvで問題にはならないと考えられます。 二つ目が費用です。毎年視触診法で行うものと隔年で併用で行うものとを比較すると、総費用はほとんど変わらない。また効果についてみてみると救命年数は二倍近い数字になるという研究結果が出ています。ですから私たちはこの方法を提案しております。
肺がん検診
肺がん検診のRCTで最も有名なのがメイヨー・ラング・プロジェクトのもので、「有効とはいえない」と判断されたものです(表3)。
◆MAYO LUNG PROJECT(表3)
| 肺がん検診の効果評価のための無作為対照試験(RCT) 45歳以上の喫煙男性を無作為に割り付け 検診群(4618名):胸部X線検査と喀痰細胞検(4カ月毎) 対照群(4593名):1年毎の上記検査を勧奨(最初に1回だけ) |
||
| 検診群 | 対照群 | |
| 発見肺がん数 治療切除可能率 5年生存者 死亡者数 |
206名(4.5%) 46% 33% 122名(2.6% |
160名(3.5%) 32% 15% 115名(2.5%) |
| 結論:「有効とはいえない」 問題点:検診群に割り付けられた者のうち25%が指示通り受けていなかった。対照群の約50%が胸部X線検査を受けていた。 |
||
ただし問題点があり、検診群に分けられた者のうち二五%が指示通り受けておらず、対照群の五0%が胸部X線検査を受けていたということがあります。そこでアメリカでは改めてRCTをやり直す動きがあります。
また日本には有効性を示す症例・対照研究もありますが、効果があっても小さいという結論に達しました。そこで報告書では「CTの導入など一層早期の発見の研究が必要である」と勧告文が出されました。
要検討とされたがん検診についてどのように考えるかというと、この研究班の委員長であった久道教授は表4のようにまとめています。
◆表4
| 要検討とされたがん検診の今後の対応(私見) |
| 乳がん検診 今すぐ中止するのではなく、マンモグラフィー方式へ段階的に転換をはかる。受診券方式なども考慮。 肺がん検診 今すぐ中止するのではなく、肺がんのリスクの高い人の受診希望をかなえる機会は残しておいて、段階的に新しい方法、(CTなど)への検討を急ぐ。個別検診、受診券方式などを考慮。 子宮体がん検診 受診希望者には、従来と同じ方法で受診の機会を残しておく。体がん検診の有効性評価の研究を早急に開始する。 |
次に一般財源化との関わりと今後の問題点(表5)ですが、まずこの報告書とこの政策転換は無関係であることを言っておきたいと思います。
◆表5
| 老人保健法がん検診関係経費の一般財源化とのかかわりと今後の問題点 |
| 1.一般財源化の政策転換は有効性評価の報告とは無関係 2.精度管理上の問題 3.全国的ながん検診情報の不備 4.安かろう悪かろうのがん検診の出現 5.必要ながん検診の中止をする自治体の出現 |
もう一つ大きな問題として財政との関わりで「安かろう悪かろうのがん検診の出現」の可能性があります。ですからきっちりつ精度管理をしていく必要があり、現在、久道教授らを中心に厚生科学研究の研究班では、市町村がよい検診機関を選定できるようなマニュアルづくりをしています。さらにこれまでは老健事業報告によって受診者管理が行われていましたが、今後、精度管理の根本に関わる全国的な検診データが不備になる恐れもあるという問題も含んでおり、この点もクリアしていく必要が出てくるでしょう。
次に、「がん検診の経済評価」について考えてみたいと思います。
まず「がん検診は、医療費を減少できるのか」という問題です。この問題を考える場合、①がん医療費に対する効果②医療費全体に対する評価、という二つの点について検討していく必要があります。
ここに宮城県のある町の国保加入者で、胃がんの集検発見例と外来発見例のデータ (一九八0年)があります。集検で発見された方が一三人、外来で発見された方が一三人いました。年齢はほぼ同じ。胃がんのステージをみると、集検例は早期がんは九人、進行がんが四人。外来例は早期がんはわずか二人でした。
その両者を比較してみると、入院日数は、集検例で平均五五日、外来例は一0一日。そして一人あたりの総医療費でみてみると集検例で一二四万円、外来例では二四二万円。つまり外来で発見された方が、集検で発見されるよりも二倍費用がかかっているということになります。
このように国保のレセプトで集検での発見例と外来での発見例を検索し、そしてその両者の医療費を比較する。それに差がでればそれが一つの「検診の医療経済効果」です。これはどの市町村でも簡単にできることですので、ぜひ検討してみて下さい。
次に「がん検診がシステムとしてペイするか」という問題があります。それについては費用便益分析というものがあります。費用はがん検診に要する費用。便益とは救命により、仕事などに復帰して生まれる経済的価値です。
胃がんの早期がんについての費用便益分析として、久道教授が一九七七年に報告しています。それによると二十歳代で発見に百万円かかり、救命によって二・五倍の経済的価値を生み出し、三十歳代で二倍、四十歳代で四倍、五十歳で八倍、六十歳では十倍以上という結果が出ています。
また職場における胃がん検診の費用便益分析も吉川邦生先生(元滋賀医大)が出された研究があります。それによると検診を行うことによって費用は約六千万円かかる。しかし検診を行わないことによって病欠日数と死亡による企業として経済的損失をみると約三億二千万円になる。そうすると費用便益は五倍以上の経済収益が見込まれるという結果が出ております。つまりシステムとしてもペイするということになります。
 では、検診を受けたことによって全体として医療費にどれくらい影響を及ぼすのか、という点について私たちが研究しているものでみていきたいと思います。それは「大崎国保加入者コホート研究」というもので、宮城県北西部の大崎保健所管内一市一三町で実施している研究です。
では、検診を受けたことによって全体として医療費にどれくらい影響を及ぼすのか、という点について私たちが研究しているものでみていきたいと思います。それは「大崎国保加入者コホート研究」というもので、宮城県北西部の大崎保健所管内一市一三町で実施している研究です。
この研究は、例えば喫煙している人は吸わない人と比べてどれくらい医療費がかかっているのか、酒を飲み過ぎの人はどうなのかなど生活習慣と医療費の関係を研究しているものです。同時に検診を受けた人と受けなかった人では医療費はどのように違うのか比較研究しています。
対象者はこの大崎保健所管内の四十歳以上の国保加入者で、一九九四年に生活習慣のアンケートを実施しました。そして回答のあった五万人余りの住民を追跡し、国保レセプトと照合して、生活習慣や受診状況そして医療費との関係を調査しているものです。
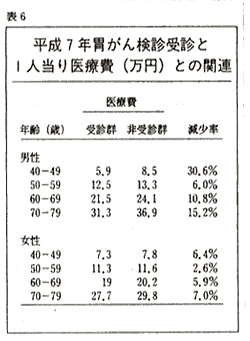
まず九五年に各がん検診を受けた方(受診群)と受けなかった方(非受診群)で、それ以降一年間の医療費を比較してみました。表6は胃がん検診受診をみた場合のものです。一目瞭然で、受診群の方がはるかに非受診群よりも医療費が低くなっています。四十歳代の男性では受診群五万九千円。非受診群は八万五千円で、三0%以上も医療費が安くなっています。男性全体でみると約一五%の差があります。女性でも受診群の方が非受診群よりも五%以上医療費が安いという結果になっています。同様に大腸がん検診、子宮がん検診についてみていくと、男性の大腸がんでは非常に大きな差が出ています。しかし子宮がんについてはあまり差が出ていないという結果も出ています。