神奈川県都市衛生行政協議会(会長=逗子市)、神奈川県町村保健衛生連絡協議会(会長=大磯町)と神奈川県予防医学協会の共催による第28回がん集団検診研修会が、8月20日、逗子市保健センターで開催され、当日は県下34市町村および県の担当者など関係者67人が参加した。
今年、「がん予防重点健康教育及びがん検診実施のための指針」が改正されたが、大きく変更があった検診は、乳がん検診と子宮がん検診。そこで今回の研修会では、それぞれ専門の講師を招き、今回の改正に至った経緯やその背景などについて検討を深めた。「乳がん検診の改正のポイントとその背景」をテーマにした聖マリアンナ医科大学の緒方晴樹講師の講演をレポートする。
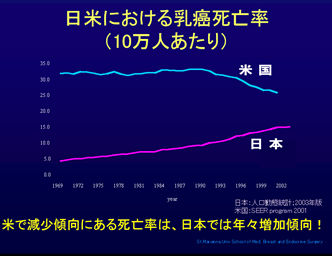 食生活を含めた生活全般の欧米化などの要因から、日本の乳がん罹患率は増加し、以前は30人に1人だったものが、最近では22人に1人が乳癌に罹ると言われています。また、死亡率に関しては、日本が年々増加しているのに対して、米国では減少傾向にあります。その理由として、治療法の他に「マンモグラフィを併用した、精度の高い乳がん検診」が挙げられます。また検診の受診率も高く、1996年の時点で40歳以上のマンモグラフィ検診受診率は70%近くありました。
食生活を含めた生活全般の欧米化などの要因から、日本の乳がん罹患率は増加し、以前は30人に1人だったものが、最近では22人に1人が乳癌に罹ると言われています。また、死亡率に関しては、日本が年々増加しているのに対して、米国では減少傾向にあります。その理由として、治療法の他に「マンモグラフィを併用した、精度の高い乳がん検診」が挙げられます。また検診の受診率も高く、1996年の時点で40歳以上のマンモグラフィ検診受診率は70%近くありました。
有効ながん検診とは、死亡率の低下が認められる方法です。様々なデータからマンモグラフィ検診は、死亡率を低下させることがわかっています。けれども日本では、乳癌は女性の癌の中で罹患率が最も高く、死亡率もほぼトップに近いにもかかわらず、検診の受診率はいまだに非常に低いのが問題です。受診率を上げないことには、死亡率を下げるのは難しいでしょう。
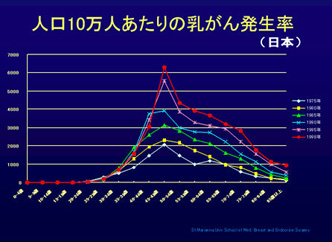
昭和62年から30歳以上の人に対して視触診単独による乳がん検診が実施されてきましたが、死亡率減少効果は残念ながら少なく、早期癌の発見率を高められませんでした。そこで、平成12年からは「50歳以上の対象者については、原則として、問診、視触診および乳房エックス線検査とし、同一人物につき2年に1回とする」という形で検診が始まりました。 平成14年度の「乳がん検診の実施状況」では、受診者数は333万7,202人、受診率12.4%。そのうちマンモグラフィ検診は、受診者は56万3,082人、受診率2.1%という結果になりました。また、乳がん検診を実施している市町村は全体の97.1%。その約半分の施設でしかマンモグラフィ検診を実施していません。このことから、導入後2年の時点でもマンモグラフィの普及は進んでいないことがわかります。
しかし、乳癌発見者数は4,250人で、視触診単独による発見率0.11%に対して、マンモグラフィ併用による発見率は0.19%と、併用した場合では発見率が2倍近く高いという結果がでました。
さらに、神奈川県内でいち早くマンモグラフィ併用検診に力を入れてきた横浜市のデータでは、マンモグラフィでの発見率が非常に高いというデータがあります。マンモグラフィで見つかった癌37例の中で、大きさが2センチ以下のものが17例、非浸潤癌が12例、早期乳癌比率は78.4%でした。
精度の高いマンモグラフィ検診を行えば、触ってわからない早い段階で癌が見つかり、死亡率の低下につながる。このことが、まだ少ない検診者数のなかで、すでに数字で現れています。
精度の高いマンモグラフィ検診を行うには、マンモグラフィ検診精度管理中央委員会から認定を受けた「読影できる医師」「技師」「施設」が必要とされています。しかし、検診が40歳以上に引き下げられ、対象者が増えたにも関わらず、全国的にみて読影医は3,077人、技師は2,250人、施設は261施設に留まっています(平成16年3月31日現在)。これらの数を増やすとともに施設画像評価に合格したマンモグラフィの台数を増やすことも大きな課題です。
 こうした現状に対して、今回の改正のもとになった検討会が平成15年12月から平成16年3月まで行われました。
こうした現状に対して、今回の改正のもとになった検討会が平成15年12月から平成16年3月まで行われました。
欧米の乳癌の発生率は閉経後がピークなのに対して、日本では40歳代から50歳代にピークにあります。この年代の乳癌を早期発見することが、死亡率の減少のために非常に大切です。マンモグラフィによる検診は、放射線被爆の不利益を考慮しても、40歳以上においては、乳癌からの救命効果による利益が不利益を大きく上回ることが報告されています。このため、「マンモグラフィ検診の適応を40歳以上として、マンモグラフィ検診の普及を一層推進すべきである」という提言がされました。
マンモグラフィを読影する際、乳房の状態を「脂肪性」「乳腺散在」「不均一高濃度」「高濃度」の4段階に分けていますが、40歳代は乳腺が豊富な、しこりを見つけるのが難しい「不均一高濃度」「高濃度」が多いため、「40歳代は乳腺密度が高く、精度が十分ではないため、マンモグラフィは2方向撮影とすべきである」と提言されました。
マンモグラフィと視触診による検診は、50歳以上においては「検診による乳がん死亡率減少効果があるとする十分な根拠がある」、40歳代においては「検診による乳がんの死亡率減少効果があるとする相応の根拠がある」という評価を得ています(厚生労働省久道班報告)。ただし、我が国では乳腺密度の高い40歳代や50歳代の女性の罹患率が高いことから、マンモグラフィ単独では十分な精度が得られないため、マンモグラフィと併用して視触診を実施するのが望ましいとされました。
また、検診を受ける間隔については、「我が国において、マンモグラフィと視触診の併用による検診の適正な受診間隔について、早期乳がん比率と中間期がん発生率から検証した結果、2年に1度とするのが適切である」とされました。なお、対象年齢については、30歳代の検診は、乳がん検診の有効性に関する根拠となる報告が出ていません。今後引き続き、調査や研究を行う必要があります。
最後に、早い段階で癌が見つかった場合の、治療や診断方法について説明します。
本邦における乳癌手術術式の変遷を見ると、これまでは胸筋温存乳房切除術が主流でしたが、平成15年になると乳房温存手術が逆転し、今では最も多い手術となりました。乳房温存手術は、腫瘍の部位によっては、正面から術創が目立たず整容的です。他の術式と比べて、患者の精神的ダメージも軽減されます。
新しい診断方法では、マンモトームとセンチネルリンパ節生検があります。マンモトームは、マンモグラフィ検診などでカテゴリー3以上の非触知微細石灰化病変が見つかった時に行う診断方法です。マンモグラフィを撮りながら、石灰化の位置を確かめて、太い11Gの針を刺して組織を吸引し生検を行います。これにより、従来の生検より、傷跡が小さく正確の組織診断ができます。
センチネルリンパ節生検とは、癌の転移が最初に起きると考えられているセンチネルリンパ節を調べること検査のこと。通常、センチネルリンパ節に転移がなければ、その先には転移がないと考えられます。転移がない場合、腋窩郭清を省略して、腕のむくみや感覚が鈍くなるという弊害を少なくするメリットがあります。
癌を早期発見すれば、生存率が上がるのはもちろん、肉体的・精神的ダメージがより少ない治療が可能となります。QOLの向上の観点からも、今後ますます精度の高い検診による早期発見が重要になるでしょう。